En muchos libros, canales de YouTube, televisión, etcétera. Se habla de la cirugía del siglo XX. Sinceramente, hubo muchos cambios, y hay cirugías realmente sorprendentes. Ejemplos de esto son la estimulación cerebral profunda para personas con Enfermedad de Parkinson, las reimplantaciones exitosas de mano con heridas y cortes limpios, los trasplantes. Pero devolver la función de caminar, sin dolor, y de forma tan reproducible, fácil y segura en las personas que la fueron perdiendo poco a poco o de forma abrupta (fractura) es, creo, a lo que se refería la prestigiosa revista médica The Lancet.
Para empezar a escribir de prótesis, necesito describir:
La Osteoartrosis.
Las articulaciones, junto con todo nuestro cuerpo, envejecen. Así como algunos envejecen exitosamente, sin enfermedades ni dolor, otros no tanto. Así también ocurre con las articulaciones. Una articulación tiene tejido sinovial, que produce líquido con ciertas propiedades para atraer agua (gel) y comportarse de forma no newtoniana; es decir, actuar como un sólido o endurecerse durante compresión (al soportar peso) y ser fluido cuando se requiera.
También existe en la articulación la cápsula articular, que es una capa externa a la sinovia. La capsula se encarga de contener la articulación en su lugar y brindar estabilidad. Por lo tanto, es una capa fibrosa, dura. Para cumplir la función de brindar estabilidad, la cápsula tiene refuerzos llamados ligamentos. Dependiendo la articulación el tamaño y complejidad, va a haber en diferentes tamaños y números. Estos ligamentos se llaman factores estáticos de estabilidad, también la forma del hueso, agregados y refuerzos como los meniscos de la rodilla, labrum acetabular en la cadera.
Otros factores de estabilidad son los factores dinámicos y musculares. En la rodilla, es el músculo cuádriceps con el complejo extensor fibroso, en la cadera, el complejo en abanico, llamado glúteo medio.
Durante las distintas fases de la marcha interactúan y se activan de forma distinta para brindar estabilidad.
Otra parte de la articulación es el cartílago. El cartílago es la superficie que se interpone entre hueso y hueso, que hace contacto directamente. A nivel biológico y en mi muy limitado conocimiento de física de los materiales, su nivel de fricción es increíblemente bajo. Su coeficiente de fricción (0 significa que no hay fricción) 0.002 a 0.01 en una articulación sana. Los materiales que se usan para prótesis apenas alcanzan 0.05 a 0.1. El del hielo con hielo es de 0.1.
Del párrafo anterior se deriva la importancia de revisar lo antes posible un defecto condral (de cartílago). El cuerpo se encarga de homogeneizar o regularizar la superficie.
Por último, y no menos importante, está el hueso como parte de una articulación. Un cambio en el eje, cambio de alineación, cambio de forma (por fractura). Cualquier cosa que ocurra con el hueso, repercute en la forma y función de la articulación. También la dureza de articulación, o cambios en la nutrición del hueso o malos hábitos (tabaquismo es lo peor que hay).
Entonces, la artrosis u osteoartrosis es el desgaste de una articulación. No solo se acaba el cartílago, hay cambios en todo lo anterior descrito. El tejido sinovial se inflama, produce líquido de menor calidad. Los ligamentos sufren esguinces y también se inflaman. El músculo se infiltra de grasa, siendo de menor calidad y produciendo menor fuerza. Aunque podría ser un cambio por desuso. Ocurren tendinitis y tendinosis de forma frecuente, también por desuso.
El cartílago sufre adelgazamiento y aumenta su coeficiente de fricción, haciendo que la disminución en su espesor se acelere. Esto llevo a un estudio interesantemente mal diseñado. La infiltración de corticoide, esto es, aplicación de medicamento corticoesteroideo dentro de la rodilla “llevo” en un estudio mal diseñado al “adelgazamiento” del cartílago. Lo interesante es que, curiosamente, solo se estudiaron rodillas con inestabilidad y artrosis en fases avanzadas. Es como decir que un paracaídas no sirve en un avión que cae en picada a 200 metros del suelo.
El hueso sufre mucho. El primer cambio que sufre el hueso es la esclerosis subcondral. Esclerosis no es otra cosa que el endurecimiento del hueso debajo de la superficie del cartílago (sub– debajo, condral- cartílago).
Alrededor de la articulación hay una superficie que aumenta de tamaño y cambia su conformación. De ser tejido capsular a ser tejido óseo. Si se busca el término metaplasia, se encontrará que es una propiedad que tienen muchos tejidos del cuerpo. A esta formación se la llama osteofito. La formación de osteofitos es la forma desesperada del cuerpo por aumentar el área de contacto de un cada vez más deficiente cartílago. La siguiente fase de la formación de cavernas, o geodas, es el último cambio adaptativo del hueso.
Factores de riesgo.
Obesidad o peso arriba del 20% del peso ideal para cada persona, Diabetes, mala nutrición, tabaquismo y toxicomanías, mala alineación, fracturas previas, deficiencias musculares, enfermedades como artritis son factores de riesgo claros para la osteoartrosis. En la rodilla y cadera hay algunas lesiones preartrósicas, como los defectos CAM y PINCER, o las lesiones meniscales en la rodilla.
Síntomas.
Dolor o molestia en la articulación, dificultad para subir y bajar escaleras, rigidez en la articulación, disminución en los rangos de movimiento, sensación de inestabilidad y cambios en la calidad de vida son datos que orientan a un médico ortopedista hacia la posibilidad de requerir una prótesis. La edad no es un factor para decidir una artroplastia o contraindicar, pero es una guía importante.
Calidad de vida.
El interrogatorio de calidad de vida tiene varios parámetros, pero una guía rápida nos indica que caminar menos de 3 cuadras sin auxiliares para la marcha y no poder subir o bajar escaleras
Radiografías.
Cadera: AP de pelvis de ambas caderas hasta tercio medio de fémur.
Rodilla: AP de ambas rodillas en bipedestación. Lateral de ambas rodillas a 30 grados de flexión.
Hay diferentes proyecciones para estudiar cadera y rodilla. La proyección de Rosenberg (PA con inclinación) nos ayuda a identificar fases iniciales de artrosis. La proyección AP de cadera también permite estudiar la cadera de forma muy reproducible.
PERO
Que sea lo mejor no significa que sea el estudio más reproducible, barato y confiable. La reproducibilidad se basa en que todos van a hacer el mejor trabajo posible. He visto estudios de un laboratorio grande, localizado en el centro de Querétaro, de muy mala calidad, para nada reproducible.
Entonces mejor me quedo con:
Cadera: AP de pelvis de ambas caderas hasta tercio medio de fémur.
Rodilla: AP de ambas rodillas en bipedestación. Lateral de ambas rodillas a 30 grados de flexión.
Resonancia.
Si usted tiene 50 años, ningún dato de artrosis, realiza ejercicio de una forma muy regular, es probable que le pida resonancia magnética de rodilla o cadera.
De otra forma, será de forma muy excepcional. Estos estudios caros los pido yo. No se adelante por “ahorrar” una consulta. No se está ahorrando mucho.
Ultrasonido.
No regale su dinero. Esto es un fraude.
Infiltraciones con colágeno.
Generalmente causa orgullo que algo sea de origen mexicano. El colágeno que se infiltra, en 5 ocasiones diferentes semanales, cada año, no trae más beneficio que infiltrarse en una sola ocasión tres inyecciones de ácido hialurónico de alto peso molecular. El costo es el mismo (el del medicamento suelto, ya cada quien cobra lo que quiere), el colágeno duele más, trae más anticuerpos (ojo aquí, personas con artritis reumatoide) y produce mayor reacción inflamatoria a largo plazo. A mi no me gusta, solo para pseudoartrosis no infecciosas e hipertróficas, y se aplica dentro de foco de pseudoartrosis (esta es una enfermedad que ocurre cuando una fractura no consolida).
Tabletas de: Colágeno hidrolizado, no hidrolizado, ácido hialurónico, diacereína, cúrcuma, glucosamina, etcétera.
Prometen regenerar el cartílago, y suelen promocionarse como naturistas. Hay bastantes metaanálisis en los cuales se describe que alivian síntomas. No sirven para regenerar el cartílago.
Muchos de estos medicamentos tienen ingredientes ocultos. Del que tengo experiencia con 3 pacientes es el ajo King, y 4 con Artri King (dexametasona y diclofenaco) ya con cierta intoxicación. El que más recuerdo, y tristemente, 39 años ya con pérdida total de función del riñón.
Remedios caseros.
Me envían infinidad de remedios. Colocarse pepinos, ajos, tomatillos, tomates, jitomates, madera seca, sábila, nopal, arroz, carne, pescado, atún, salmón, coliflor, miel, vinagre, “cancerina” (que nunca supe que fue), insectos, homeopatías, quiroprácticos, hueseros, alphabióticos, 3 gotas de gasolina, canela, poner stevia a asar, hierbas, etcétera.
No sirven, no malgaste su dinero. El calor local con semillas, el ejercicio con una bicicleta con baja resistencia aún haciéndolo un día antes de la cirugía (sea cual sea), y lo que a usted le guste hacer, es lo correcto.
Ejercicios y fisioterapia.
Usted puede perfectamente realizar el ejercicio que usted decida. Yo recomiendo la bicicleta o elíptica, ya que ambos son de bajo impacto, mantienen activas las articulaciones a las cuales me estoy ateniendo en estos momentos, y su resistencia es modificable según lo que resista de dolor y fuerza.
Si quiere cardiovascularmente tener otro ejercicio más retador, la natación es el complemente perfecto. Solo considere a la natación como un complemento ideal, casi perfecto, pero nunca como el único ejercicio. No fortalece, ni por poco, glúteo (para cadera) ni cuádriceps (para rodilla).
La fisioterapia es el gimnasio para los musculoesqueléticamente enfermos. Considere a Karina Flores (4422583392 con whatapp) más que apta. Es licenciada en Fisioterapia y es maestra en Deporte (maestría en Club Pachuca en fisioterapia Deportiva). Va a domicilio si así lo requiere. Recuerde que los fisioterapeutas requieren un buen diagnóstico médico antes de poder iniciar la fisioterapia. Si quiere brincarse la parte del diagnóstico es cuando suelen no ver progreso, y decir que la fisioterapia “no sirve”. Recuerde que hay malos médicos, malos fisioterapeutas, malos pacientes, malos jueces.
En fin, si se indica fisioterapia es porque los protocolos así lo indican, o porque poco a poco es lo que en realidad va a otorgar su mejoría a largo plazo. Omitirla es omitir un tratamiento y un paso importante. Por favor, no lo haga.
Agudizaciones.
Una enfermedad crónico-degenerativa, como la diabetes o la osteoartrosis, presenta agudizaciones. Esto es, periodos de empeoramiento súbito que mejoran con la adecuada intervención. A veces rápido (con tratamiento muchas veces), a veces lento (sin tratamiento). El famosísimo “se me quitó solo”.
Medicamentos.
Los medicamentos brindan, cuando mucho, alivio al 10% de los síntomas. Quizá en agudizaciones son excepcionalmente buenos, o son lo que ayudan más en artrosis avanzadas en personas renuentes a la cirugía. En mi opinión, no vale la pena sacrificar el estómago, riñones, hígado y cerebro (si, se ocasiona demencia). Pero por mi aparente falta de experiencia (soy joven, y mi cara delata menos edad de la que realmente tengo), creencias, chismes y malas experiencias ajenas (experiencia transmitida es el nombre correcto), eso no tiene importancia.
Yo trato de dar los medicamentos más seguros. Para eso agende cita.
Corticoides: Desinflamación rápida pero muchos efectos adversos. Inmunosuprimen y cambios en la organización cerebral. Pérdida de fuerza y masa muscular. Solo para cortos periodos de tiempo y para usarse en infiltración. Deberían ser solo bajo indicación médica.
AINES (anti inflamatorios no esteroideos) o Desinflamatorios: Dañan riñón, hígado, estómago. Máximo a usarse 10 días, aunque hay gente que las consume por años.
Opioides como morfina: Los videos donde hay gente en los Estados Unidos con drogadictos en la calle muestra gente que no supo moderar el uso de medicamentos. Algo así ocurre en México, pero aquí es más barato consumir esto.
Quizás exagero, aunque en realidad he visto muchas personas con pérdida de la función en riñones, que tienen una gastritis, con leves alteraciones en la función del hígado, con problemas de obesidad. Todo evitable si se hubiera identificado e indicado una prótesis un poquito más a tiempo.
Ahora si. A definir por etapas de la enfermedad.
Artrosis Grado I. Por definición, a partir de los 25 años, todos tenemos cierto grado de artrosis o desgaste articular. Si hay alguna lesión en la rodilla, la cual se omite su tratamiento, va a obligatoriamente traer una secuela. Cualquier tipo de dolor o molestia, que no se le dé el reposo adecuado o tratamiento oportuno va a traer una…
Artrosis Grado II. Empieza la pérdida puntual de cartílago. El coeficiente de fricción, de ser casi perfecto, empieza a bajar. Es inminente el siguiente paso y la aparición de dolor en algunos años. Empieza a ser obligatoria la reparación y, a cierta edad, ya no es obligatoria. Aquí es sensata la infiltración con ácido hialurónico de aplicación intraarticular para el manejo de síntomas. La aparición de plica sinovial es una gran posibilidad, ese tronido al bajar escaleras y al doblar la rodilla en reposo, o al hacer sentadillas es eso. No la desatiendas. Ya empieza a adelgazarse el cartílago.
Artrosis grado III. Ya no sirve el ácido hialurónico. Sigue el mantenimiento funcional con medicamentos aunque ya está indicada la prótesis. Ya no hay cartílago. La capacidad funcional empieza a bajar drásticamente.
Artrosis grado IV. Los cambios radiográficos, de alineación y de dolor son innegables. Hay muy pocas excepciones y básicamente la prótesis es la opción. Hay “admirables” casos de personas que siguen pensando que es vida caminar una cuadra y descansar.
Los cambios radiográficos son de aspectos técnicos de poco interés en este momento y para el objetivo de esta página.
Marca y material
Esto también es de aspecto técnico. Pero es una pregunta frecuente.
Uso, a menos que me pidan, marca Johnson & Johnson, sub-marca DePuy (es como decir GENERAL MOTORS, CHEVROLET)
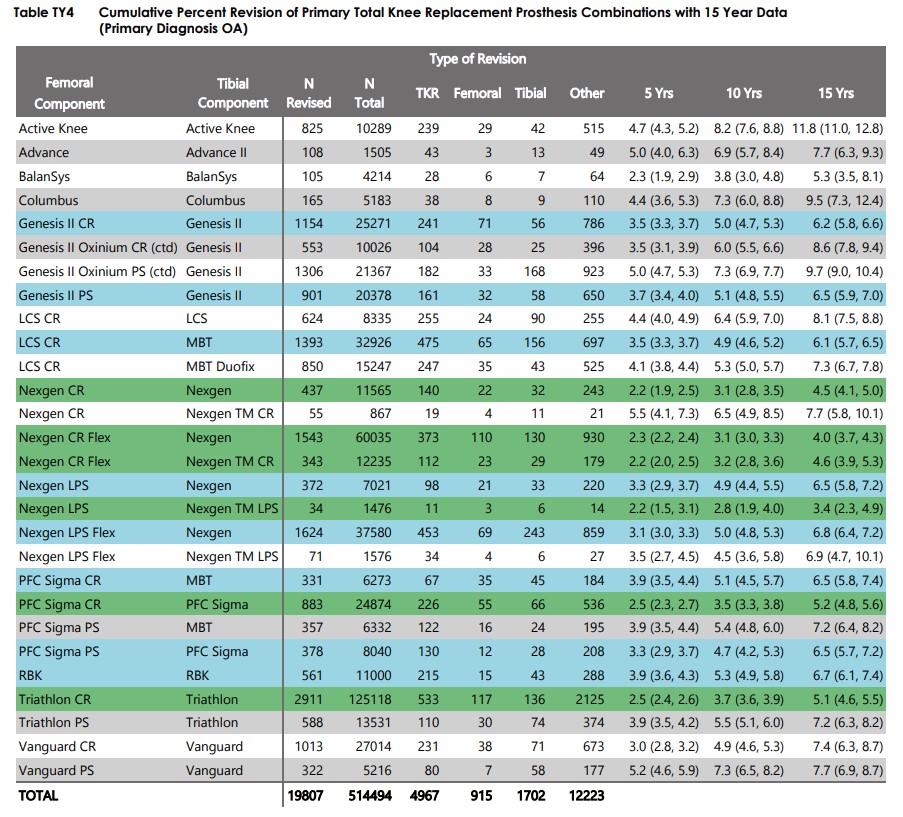
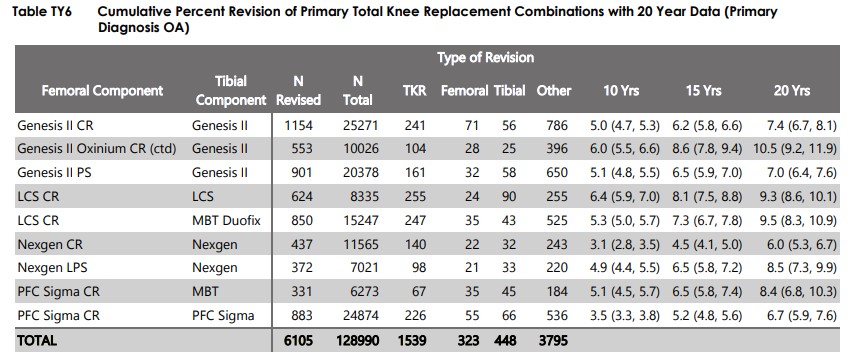
En rodilla, PFC Sigma (siguiendo el ejemplo anterior, Silverado con motor de gasolina de Chevrolet).
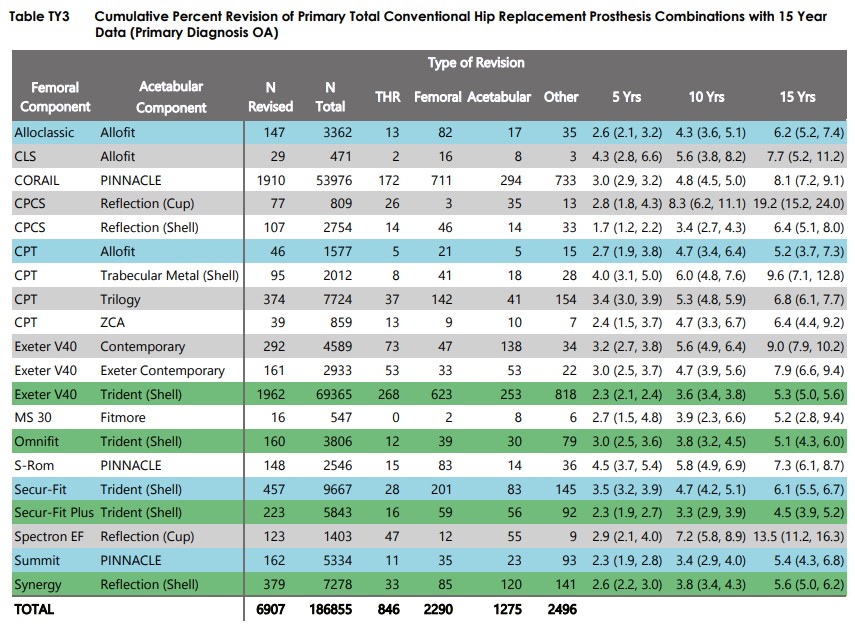
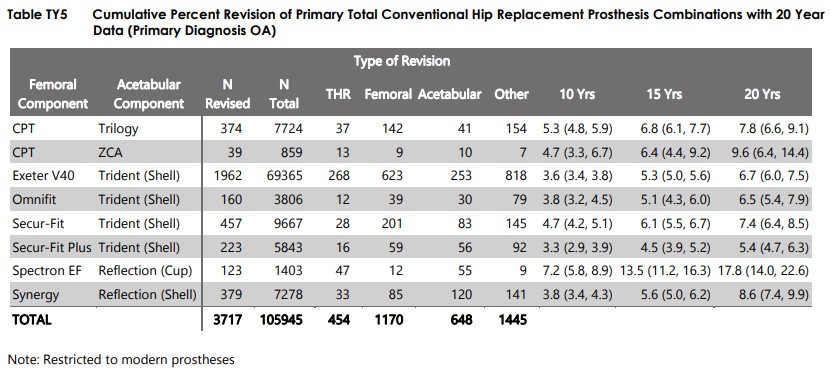
En cadera, Corail – Pinnacle (Suburban con motor de gasolina de Chevrolet)
De que están hechas: Ambas rodilla y cadera, en su metal, la aleación es cromo-cobalto-aluminio-molibdeno-níquel. Es seguro para su uso en resonador magnético. Lo más que le llega a pasar en ese imán es que se eleva su temperatura 2 grados. No se afloja, no se sale. MRI SAFE dice en su etiqueta, seguro para resonancia magnética.
Muy bien, hasta aquí las similaridades. Ahora describo.
Prótesis total de rodilla.
La prótesis de rodilla se fija al hueso con cemento quirúrgico, se realizan los cortes, muy exactos, y se fija. Este cemento es de un polímero (plástico) llamado polimetil-metil-metacrilato o PMMA. Se mezcla en quirófano una vez que se realizaron todas las pruebas y cortes, y está bien limpia la rodilla. Se fija el componente tibial, femoral, de la rótula o patelar (este es de un plástico llamado polietileno de ultra alto peso molecular de enlaces cruzados). En medio hay un plástico, fijo al componente tibial (al de “abajo) que también es de polietileno de ultra alto peso molecular de enlaces cruzados. El nombre tan largo se debe a que está unido mucho más complejamente que el caucho de una llanta. Es brutalmente resistente. De ahí la durabilidad que es lo siguiente a discutirse.
Prótesis total de cadera.
Se divide ya, actualmente, en prácticamente 8 generaciones de prótesis de cadera. En uso, solo hay 7. Hay de dos tipos, la cementada (antiguos diseños, o ya para gente muy grande), y la no cementada (diseños actuales).
En uso están de la cuarta a la séptima. En mi práctica habitual uso de la quinta a la sexta, la séptima bajo pedido especial (abordaje mínimamente invasivos).
No se fija con cemento. El primer factor de integración es con press-fit, esto es, a presión.. El segundo factor de integración es la fibrosis. El tercer factor de integración es la porosidad del recubrimiento de Ca10(PO4)6(OH)2, o hidroxiapatita.
El hueso, en su componente no vivo, inorgánico pues, es un mineral llamado hidroxiapatita. El recubrimiento del vástago (componente femoral) y copa (componente acetabular) es poroso, de hidroxiapatita. En la copa se logra una fijación extra con los tornillos, aunque mucho se habla de que no son indispensables.
Las prótesis de cadera tienen cierto diseño y material. Su metal principal ya los describí. Pero su cabeza, y el material receptor no. La cabeza, para cumplir con el bajo coeficiente de fricción, es de zirconia ceramizada, logrando dicha esfericidad casi perfecta. El lado receptor, acetabular, su concavidad suele ser de polietileno (adivinaste) de ultra alto peso molecular de enlaces cruzados.
Duración.
Una prótesis, decían, dura 10 años cuando mucho.
Alguien podrá decir que uso diseños “viejos”. No. Los diseños y materiales se están actualizando constantemente. Los componentes, si bien se parecen bastantes, no son exactamente los mismos que ponía hace 5 o 7 años que empezaba a utilizarlos.
Una cirugía de revisión es el simple hecho de volver a hacer una cirugía en el mismo sitio. Puede ser desde cambiar el plástico a uno más moderno porque se rompió (los plásticos modernos tienen apenas 4 o 5 años, no se han descrito fallas aún), hasta un recambio de uno o todos los componentes, o amputación.
Este es el registro australiano, a mi gusto, el más completo en el mundo.
Revisión prótesis de rodilla PFC SIGMA a 20 años: 6.7%.
Revisión prótesis de cadera CORAIL PINNACLE a 15 años: 8.1%.